糖尿病網膜症
『糖尿病網膜症』は、糖尿病の3大合併症の1つで、「中途失明」原因の第1位です。 糖尿病網膜症は、高血糖の状態が長く続くことで、網膜の細い血管が傷むことで起こります。 初期(単純網膜症)には「点状出血」や「硬性白斑」が起こりますが、自覚症状はありません。 中期(前増殖網膜症)には網膜にむくみが出たり、血流の途絶えたところに「軟性白斑」ができたりしますが、この段階でも自覚症状はありません。 ただし、黄斑部にむくみが起こると視力が低下します。 後期(増殖網膜症)になると毛細血管が詰まった部分に「新生血管」ができますが、新生血管は非常にもろいため、 硝子体に引っ張られて出血を起こし、目に入ってくる光が遮られて視力が低下したり、ひどい場合には失明することもあります。 このように、気付いたときには病気がかなり進行していることが多いので、発症前から定期的に検査を受けることが大切です。 糖尿病網膜症の診断に有効なのが「眼底検査」や「蛍光眼底造影」です。検査を受けて初めて糖尿病が見つかる場合もあります。 糖尿病網膜症の治療には、病気の進行具合に応じて、「血糖コントロール」「レーザー治療」「硝子体手術」などが行われます。 また、失明を防ぐには、その大もとにある糖尿病を悪化させないために、血糖が常に基準値内に収まるようにすることが不可欠です。 食事療法や運動療法に積極的に取り組んで、血糖コントロールに努めることが大切です。 さらに、高血圧や高脂血症があると、糖尿病網膜症の進行が早まるので、これらにも気を付ける必要があります。
■糖尿病網膜症とはどんな病気か?
糖尿病の合併症で「中途失明」原因の第1位
『糖尿病網膜症』は、 糖尿病によって目の「網膜」が障害される病気です。神経障害、腎症と共に、糖尿病の「3大合併症」と呼ばれています。 糖尿病は、「インスリン」というホルモンの効きや分泌が悪くなり、 血糖の濃度が高くなる病気で、糖尿病が重く、患っている期間が長い人ほど網膜症が起こりやすくなります。
●「中途失明」原因の第1位
糖尿病網膜症は、長い期間をかけてゆっくり進行します。 治療を受けずに放置していると、視力が低下して、失明する恐れもあります。 人生半ばでの失明を「中途失明」といいますが、20~60歳代の中途失明の原因で最も多いのが、糖尿病網膜症です。 自分では気付きにくい病気ですが、早い時期から血糖をコントロールすることで、発症を遅らせることができます。
■糖尿病網膜症が起こる仕組み
高血糖の状態が長く続くことで、網膜の細い血管が傷む
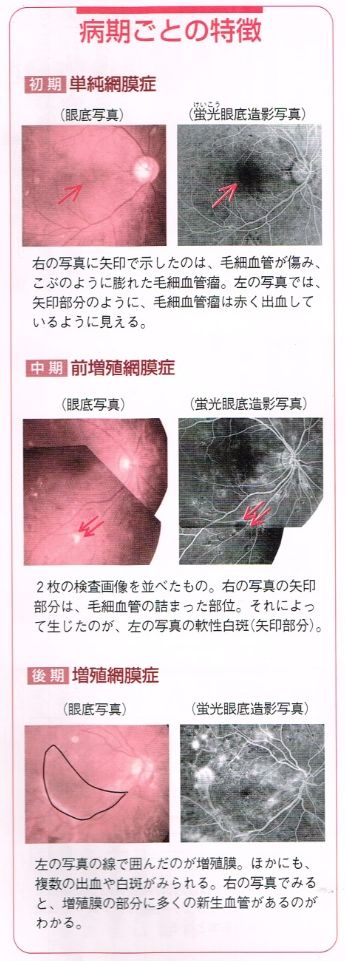
血糖が高い状態が続くと、全身のさまざまな血管に障害が起こってきます。中でも、障害を受けやすいのが毛細血管です。 網膜には、目に十分な酸素と栄養を供給するために、毛細血管が網の目のようにくまなく張り巡らされています。 ところが、糖尿病を発症して長い経過をたどるうちに、網膜の毛細血管が傷み、その障害が徐々に進行していきます。 糖尿病網膜症は進行の程度によって、次の3段階に大きく分けられます。
●単純網膜症
糖尿病網膜症の初期です。網膜の毛細血管がもろくなって、小さなコブ(毛細血管瘤)ができたりします。 血管が破れて「点状出血」と呼ばれる、針で突いたような小さな出血も見られます。 また、網膜に「硬性白斑」と呼ばれる境界のはっきりした白いシミのようなものができます。 これは、「血液網膜関門」の働きが悪くなり、血液中の成分が血管から滲みだし、 その中に含まれるタンパク質や糖質が、網膜に溜まってできたものです。 点状出血や硬性白斑があっても、視力には影響しないので、患者さんが自覚することは、まずありません。
●前増殖網膜症
糖尿病網膜症の中期に当たります。毛細血管から滲み出した水分が、網膜に吸収されて、むくみが起こります。 また、毛細血管のところどころで、血管が詰まり始めます。血管が詰まり始めると、血液の流れが悪くなり十分な酸素や栄養が供給されなくなります。、 こうして血流が途絶えたところには、「軟性白斑」と呼ばれる境界のぼやけた、白いシミのようなものができます。 前増殖網膜症の段階でも、自覚症状はほとんどありませんが、網膜のむくみがものを見るうえで最も重要な「黄斑部」に起こると、視力が低下します。
●増殖網膜症
糖尿病網膜症の後期の段階です。毛細血管が詰まって血流が途絶えると、何とか酸素や栄養を供給しようとして、 本来血管のないところに、新たに異常な血管ができます。これを「新生血管」といいます。 新生血管は、網膜の表面や、網膜と接している「硝子体」にまで伸びていきます。 ところが、新生血管は非常にもろいため、硝子体に引っ張られたりして、出血することがあります(硝子体出血)。 硝子体出血が起こると、目に入ってくる光が遮られて網膜に届かなくなるため、視力が低下します。 ひどい場合には、失明することもあります。視野の一部に墨を流したような黒い影が見える「飛蚊症」もみられます。 また、新生血管ができるときに、網膜の上に「増殖膜」という薄い膜ができます。 すると、この増殖膜が網膜引っ張ることで網膜が剥がれる「牽引性網膜剥離」が起こりやすくなります。 網膜剥離が黄斑部で起これば、視力の低下のみならず、失明の危険性もあります。
■検査
「眼底検査」で網膜の状態をチェックする
糖尿病網膜症の診断に有効なのが、「眼底検査」です。 眼底検査では、網膜の出血や硬性白斑、軟性白斑なども見つけられます。 逆に、眼底検査を受けて初めて糖尿病が見つかる場合もあります。 ただし、眼底検査は、網膜の血流が途絶えた部位を調べるのには、あまり向いていません。 そのため、糖尿病網膜症が進行した患者さんに対しては、造影剤を使って眼底をチェックする「蛍光眼底造影」が行われます。 蛍光眼底造影では、血流が途絶えた部位がよく確認できますし、新生血管の有無もはっきりわかります。
■糖尿病網膜症の治療
血糖コントロールに加え、レーザー治療や手術が行われる
糖尿病網膜症が発症した場合は、病気の進行具合に応じて、次のような治療が行われます。
●血糖コントロール
糖尿病治療の基本です。糖尿病網膜症の進行具合に関わらず、継続して取り組んでいくことが大切です。 初期の単純網膜症の段階なら、血糖コントロールだけで進行を抑えることも可能です。 血糖コントロールは、食事療法と運動療法を中心に行います。 コントロールが難しい場合は、血糖降下薬の内服やインスリン注射などの薬物療法を併用します。 ただし、これらの薬は血糖を下げるために使うもので、これで糖尿病網膜症が治るわけではありません。
●レーザー治療
中期の前増殖網膜症や、後期の増殖網膜症に対して行われる治療で、通院しながら治療を受けることができます。 糖尿病網膜症の場合は、網膜の血流の途絶えた部分にレーザーを照射し、焼き固めます。 網膜に血流の途絶えた部分があると、「血管内皮増殖因子」が多量に作られて、新生血管ができやすくなります。 そこで、レーザーで焼き固めることで、血管内皮増殖因子の産生を抑えて新生血管ができるのを防いだり、すでにできた新生血管をつぶします。 レーザー治療の目的は、あくまでも糖尿病網膜症の進行を抑えることです。 レーザー治療を受けても、視力は回復するわけではありません。 また、黄斑部を避けてレーザーを当てるため、逆に黄斑部だけむくみが強まり、視力が悪くなる可能性もあります。 治療を受ける前に、こうした点を理解しておくことが大切です。
●硝子体手術
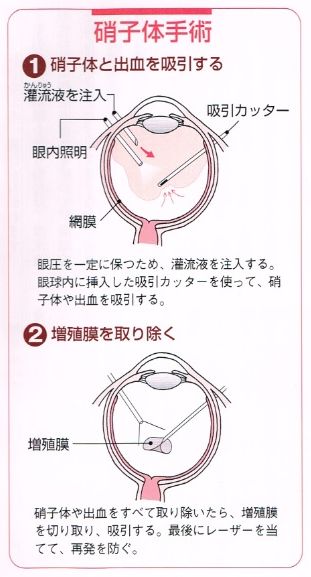 新生血管が破れ、硝子体に大量の出血が生じた場合や、牽引性網膜剥離が起こった場合に行われます(左図参照)。
まず、局所麻酔を行い、眼球に3カ所の小さな孔を開け、手術器具を眼球内に挿入します。
次に患者さんの「角膜」に特殊なコンタクトレンズを乗せて、室内を暗くします。
すると、眼球内の照明で、目の中の様子が照らし出されます。それを顕微鏡で見ながら、出血や増殖膜を取り除き、新生血管を凝固します。
手術中は、眼球内の圧力を一定に保つ必要があります。
そのため、眼球内に房水とよく似た性質の灌流液を注ぎながら、操作が行われます。
牽引性網膜剥離を伴う場合は、灌流液の代わりに特殊なガスを使って、
眼球内を膨らませてから、レーザーなどで剥離した網膜を焼き付けます。
ただし、黄斑部に剥離が及んでいる場合は、手術をしても視力が低下することがあります。
手術後の経過には個人差がありますが、経過が順調な場合は、1週間程度で退院できることもあります。
一方で、再出血や、糖尿病のその他の合併症などがある場合は、手術後も1ヶ月以上の入院が必要になることがあります。
新生血管が破れ、硝子体に大量の出血が生じた場合や、牽引性網膜剥離が起こった場合に行われます(左図参照)。
まず、局所麻酔を行い、眼球に3カ所の小さな孔を開け、手術器具を眼球内に挿入します。
次に患者さんの「角膜」に特殊なコンタクトレンズを乗せて、室内を暗くします。
すると、眼球内の照明で、目の中の様子が照らし出されます。それを顕微鏡で見ながら、出血や増殖膜を取り除き、新生血管を凝固します。
手術中は、眼球内の圧力を一定に保つ必要があります。
そのため、眼球内に房水とよく似た性質の灌流液を注ぎながら、操作が行われます。
牽引性網膜剥離を伴う場合は、灌流液の代わりに特殊なガスを使って、
眼球内を膨らませてから、レーザーなどで剥離した網膜を焼き付けます。
ただし、黄斑部に剥離が及んでいる場合は、手術をしても視力が低下することがあります。
手術後の経過には個人差がありますが、経過が順調な場合は、1週間程度で退院できることもあります。
一方で、再出血や、糖尿病のその他の合併症などがある場合は、手術後も1ヶ月以上の入院が必要になることがあります。
■日常生活の注意
高血圧や高脂血症にも気を付ける
レーザー治療や硝子体手術を受けても、思うように視力の低下を抑えられないこともあります。 視力の低下、そして失明を防ぐには、その大もとにある糖尿病を悪化させないことが大切です。 糖尿病の悪化を防ぐためには、血糖が常に基準内に収まるようにコントロールすることが不可欠です。 食事療法や運動療法に積極的に取り組んで、血糖コントロールに努めることが大切です。 高血圧や高脂血症にも、注意が必要です。高血圧が高脂血症があると、糖尿病網膜症の進行が早まりますから、 血糖コントロールと併せて、高血圧や高脂血症対策にも取り組んでください。
●こまめな定期検査が欠かせない
糖尿病網膜症は、内科と眼科の両方の医師が、連携して治療する必要があります。 実際、視力低下などの自覚症状が現れてきたときには、糖尿病網膜症はすでにかなり進行しています。 糖尿病網膜症の発症や進行を抑えるためには、内科で糖尿病と診断された段階で眼科も受診して、眼底の状態を詳しく調べることが必要になります。 そして、その後も引き続き、眼科で定期的に検査を受けて、目の状態をしっかりチェックしていくことが大切です。