睡眠時無呼吸症候群
放っておくと命に関わるが、自分では気付きにくい病気
『睡眠時無呼吸症候群』とは、
睡眠中の「無呼吸」や「低呼吸」によって大きなイビキをかき、イビキが突然止まると同時に呼吸も一時的に止まり、
そして、大きなイビキと共に呼吸が再開する、これを一晩中何回も繰り返えす病気です。
呼吸が再開するとき、本人は気付かないものの、脳は目覚めています。
そのため、深い睡眠がとれず、熟睡感が少なくなります。
さらに、昼間に強い眠気が起こり、居眠りをすることが多くなります。
日本での潜在的な患者数は約200万人以上と推定されていますが、実際に治療している人は、その1割程度です。
睡眠中に起こるため、自分では気付きにくいということが原因と考えられます。
重症化したまま放置していると、日中の強い眠気によって重大な事故を招いたり、
「高血圧」
「心筋梗塞」
「脳梗塞」などの合併症を引き起こす危険性もあります。
中年の肥満男性に多い病気ですが、顎の小さい人や、更年期以降の女性にもよく見られます。
肥満があって、大きなイビキをかく人は特に注意が必要です。
朝まで続くイビキや、日中に強い眠気がある場合は、医療機関を受診しましょう。
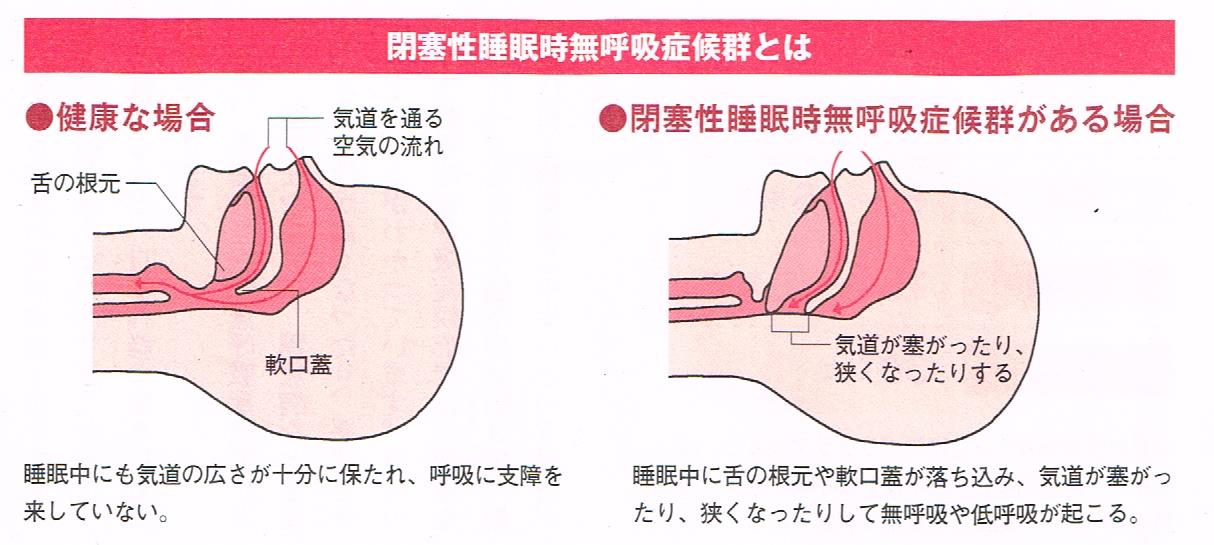
■睡眠時無呼吸症候群とは?
睡眠中に上気道が塞がり、何度も無呼吸や低呼吸が起こる
「睡眠時無呼吸症候群」とは、睡眠中に大きなイビキをかき、その後一時的に呼吸が呼吸が浅くなったり止まったりします。
そして、数十秒後に呼吸が再開して、再びイビキをかき始めます。これを一晩に何度も繰り返す病気です。
睡眠中に呼吸をしているときは大きなイビキをかきますが、無呼吸になるとイビキも突然止まり、このとき呼吸も止まるのが特徴です。
医学的な定義では、10秒以上呼吸が止まる無呼吸や、呼吸が弱くなる低呼吸が、1時間当たり5回以上繰り返される状態をいいます。
無呼吸の間は体が低酸素状態になりますが、そのたびに脳が防衛的に目覚め、呼吸が再開されます。
通常、呼吸の止まった状態は10~20秒間ほど続きますが、長い場合には1分間ほど続くこともあります。
その後、大きなイビキとともに、呼吸が再開します。このように「大きなイビキ」と「イビキと呼吸の止まった状態」が、一晩中に何度も繰り返し起こります。
ある研究によると、日本では睡眠時無呼吸症候群のある人の割合は、男性で約9%、女性で約3%とされています。
睡眠時無呼吸症候群は、睡眠中に起こるため、自分に睡眠時無呼吸症候群があることに気が付かない場合が多くあり、
一緒に寝ている家族などに指摘されて医療機関を受診し、初めてわかる場合が少なくありません。
睡眠時無呼吸症候群では、眠りが浅くなってしまうために熟睡できず、睡眠不足に陥ります。
そのため、睡眠不足が続くと、「日中の耐えられないほどの眠気」や「倦怠感」「起床時の頭痛」「鬱状態」などが現れ、
日中の判断力や集中力、仕事や勉強がはかどらないなど、日常の作業能率に支障が出ることも少なくありません。
また、日中の強い眠気が居眠り運転を招くこともあり、運転中などに事故を招く危険性が高くなります。
ある調査では、交通事故を起こすリスクは約2.6倍にも上昇するとされ、
また別の調査では、5年間のうちに運転中の事故を経験した割合は、睡眠時無呼吸症候群のない人が4.7%でしたが、
睡眠時無呼吸症候群のある人は16.8%と、約3.5倍も多いと報告されています。
睡眠時無呼吸症候群のある人は、そうでない人に比べて車の運転中に眠気を感じたことがある割合が約4倍、
居眠り運転をしたことがある割合が約5倍という調査結果もあります。
睡眠時無呼吸症候群は、閉塞性と中枢性に分けられますが、多くを占めているのは「閉塞性睡眠時無呼吸症候群」です。
閉塞性睡眠時無呼吸証拠群では、舌の根元や軟口蓋が落ち落ち込んで気道が塞がったり、狭くなったりするため、
呼吸が止まる無呼吸や、睡眠中の呼吸の深さが日中の半分以下になる低呼吸が起こります。
◆閉塞性睡眠時無呼吸症候群のサイン
閉塞性睡眠時無呼吸症状群のサインには、次のようなものがあります。
- ▼睡眠中
-
「イビキに強弱がある」「朝まで続く」「最近イビキが大きくなり、音が変わった」「夜間頻尿」
睡眠中に無呼吸や低呼吸が続くと、脳は呼吸を再開するように指令を出します。 呼吸が再開すると、閉塞したり狭くなったりしている気道を無理に空気が通るため、振動でイビキが起こります。 イビキは、気道が狭くなればなるほど大きくなります。 健康な人が飲酒したときや、疲れているときなど、たまにイビキをかく場合は問題ありませんが、 毎日、眠りについてから朝まで続く大きなイビキをかく場合は、閉塞性睡眠時無呼吸症候群の可能性があります。 - ▼朝
- 「朝起きたとき口やの喉が渇いている」
- ▼日中
-
「疲労感がとれない」「身体がだるい」「集中力が低下する」
十分な睡眠時間をとっていても、無呼吸や低呼吸で睡眠が妨げられると、眠りが浅くなるため、日中に強い眠気を感じるようになります。 朝まで続くイビキや日中の強い眠気のどちらか1つにでも気付いたりたり、指摘された場合は、 医療機関を受診して検査を受けることが勧められます。
■閉塞性睡眠時無呼吸症候群が起こる原因
睡眠中に呼吸が止まる理由のほとんどは、気道の上部にあたる「上気道」が喉の「軟口蓋」や「口蓋垂」、
「舌の付け根(舌根)」などで塞がることによるもので、主な原因は「肥満」や「二重顎」「顎の小ささ」です。
睡眠状態に入ると全身の筋肉が弛緩するため、喉のあたりの筋肉も緩みます。
しかも、仰向けの姿勢になると、重力で舌の根元(舌根)などが上気道の方へ落ち込みます。
その結果、上気道が狭くなります。通常は、上気道が塞がるほど狭くなることはありません。
しかし、肥満があると、軟口蓋や喉の内側・周囲などにも脂肪や軟部組織などが付着しており、もともと上気道が狭い状態になっています。
これが、閉塞性睡眠時無呼吸症候群の原因になります。
睡眠状態に入って筋肉が緩むと、上気道はさらに狭くなります。
そこを空気が無理に通るときにイビキが生じ、上気道が完全に塞がると呼吸が止まります。
呼吸が止まると、酸素不足に陥った脳が目覚めます。すると、弛緩した喉の筋肉が活動性を取り戻し、上気道が開いて呼吸が再開します。
閉塞性睡眠時無呼吸症候群では、このように脳が何度も覚醒してしまい、本人は十分に眠ったつもりでも、実際には深い睡眠が取れていません。
そのため、昼間、仕事中や自動車の運転中などに、強い眠気に襲われたり、体がだるくなるなどの症状が現れます。
閉塞性睡眠時無呼吸症候群は、肥満がある男性に多く発症しますが、痩せている人や、女性にも起こることがあります。
「首が短くて太い人」や「顎が小さい人」「顎が後退している人」も同様です。 このような人は、肥満がなくても、仰向けになると舌根が喉の奥に落ち込みやすく、気道が塞がれてしまうためです。 特に、顎が小さい人は、もともと気道が狭いために、閉塞性睡眠時無呼吸症候群を発症しやすいといえます。 顎が小さい人に肥満があれば、さらに気道が狭くなります。 更年期以降の女性も注意が必要です。女性ホルモンには脳の呼吸中枢を刺激する作用がありますが、 更年期以降は女性ホルモンの分泌が極端に減少するため、発症しやすくなります。 また、扁桃やアデノイド(咽頭扁桃)が肥大していたり、鼻腔を左右に分ける「鼻中隔」が大きく曲がる「鼻中隔湾曲」による鼻づまりがあったりなど、 耳鼻咽喉科の病気によっても起こることがあります。 たとえ肥満がなくても、昼間の強い眠気が続いたり、家族に大きないびきを指摘されたら、早めに受診しましょう。
■睡眠時無呼吸症候群の体への影響
睡眠中に無呼吸や低呼吸が起こると、血液中の酸素の濃度が低下し、脳や全身に行き渡る酸素の量が少なくなります。 また、脈拍が速くなったり遅くなったりして乱れるなど、自律神経の働きにも負担がかかります。 また、閉塞性睡眠時無呼吸症候群があると、高血圧や脳卒中、糖尿病などを発症する危険性が高くなったり、 悪化させたりすることがわかっています。重症の閉塞性無呼吸症候群では、健康な人に比べて高血圧や脳卒中は約3倍、 糖尿病は約2倍発症しやすいという報告があります。
- ▼高血圧・脳卒中
- 無呼吸や低呼吸が起こると低酸素状態が続き、全身に酸素を送り出すために心臓は過剰に働くことになります。 また、無呼吸が起こるたびに脳は覚醒するので、自律神経のうち交感神経が優位になって血管が収縮します。 そのため、心臓や血管に負担がかかって、 「高血圧」や 「脳卒中」 などが起こりやすくなると考えられています。
- ▼糖尿病
- 無呼吸や低呼吸によって慢性的な低酸素状態になると、血糖値を上げる作用のあるコルチゾールやカテコラミンというホルモンが過剰に分泌されるようになります。 さらに、交感神経が優位になると、血糖値をコントロールするインスリンの働きが低下してしまいます。 これらのことから血糖値が上昇し、 「糖尿病」を発症しやすくなるとされています。
■睡眠時無呼吸症候群の発見のためには?
イビキや日中の強い眠気などがあれば、積極的に受診する
睡眠時無呼吸症候群は発見しにくい病気ですが、「大きなイビキ」を家族や近くで寝ている人に指摘されて受診した、という人は多いものです。 ただ、一人暮らしの人では、イビキをかいていても自分ではなかなか気付きません。 その場合、「日中の耐えられないほどの眠気」や「全身の倦怠感」「寝ている間の呼吸困難」「夜間頻尿」などがないか思い返してみてください。 こうした症状が現れている場合は、睡眠時無呼吸症候群の可能性があるため、 専門的に診察している呼吸器内科や耳鼻咽喉科、睡眠専門外来、精神科などを受診しましょう。
医療機関では、まず問診を行い、症状が確認されます。その後、「簡易モニター」という機器を自宅に持ち帰り、睡眠中の血中の酸素濃度を測定します。 そして、確定診断のためには、一晩入院して「終夜睡眠ポリグラフ検査」を行います。 この検査で睡眠中の脳波や心電図などを測定し、呼吸の状態や睡眠の深さなどを正確に調べ、重症度を判断したうえで治療方針が決められます。
●日常生活では次のことに気を付ける
睡眠時無呼吸症候群と診断されたら、睡眠薬の使用に注意が必要です。 薬の作用で気道が塞がりやすくなることがあるため、服用の際には担当医に相談しましょう。 寝酒や喫煙なども気道を塞がりやすくするため、控えてください。 また、肥満は睡眠時無呼吸症候群の大きな要因です。日頃から食事や運動に気を付け、肥満の予防や解消を心がけましょう。
- ▼減量する
- 肥満していると、上気道の閉塞が起こりやすいので、肥満がある人の場合は、減量によって症状が改善することもあります。
- 【関連サイト】:『肥満症』
- ▼飲酒などを避ける
- アルコールや睡眠薬は、のどの筋肉を弛緩させ、上気道の閉塞を促進します。 飲酒する場合は就寝の4時間前までにします。睡眠薬の使用は、医師と相談しましょう。
- ▼横向きに寝る
- 横向きに寝ると、重力の影響を受けずに済みます。あまり重症ではない場合には効果的です。
- 【関連製品】:『横向き寝枕』 / 『抱き枕』
- ▼うつ伏せに寝る
- うつ伏せ寝なら、舌が重力で気道を塞いでしまう”舌根沈下”が起きないので、気道が確保できます。 いびきや、睡眠時無呼吸症候群は、気道を確保する事で息が楽になります。
- 【関連製品】:『うつ伏せ寝枕』
■睡眠時無呼吸症候群を放置しておくと・・・・・
- ▼昼間の眠気による影響
- 眠くて身体がだるいため、仕事や勉強などに対するやる気が失われ、QOL(生活の質)が著しく低下してしまいます。 強い眠気は、大切な会議や商談中など、通常は眠くならないような場面でも起こるため、社会生活に大きな影響を与えます。 さらに、強い眠気のせいで交通事故や危険な作業での事故を起こしてしまい、 自分だけではなく、周囲の人の命に関わる危険性も高くなります。 実際に、公共交通機関での重大な事故などに、「睡眠時無呼吸症候群」が関係していた例が、世界的に報告されています。
- ▼酸素不足による合併症
-
睡眠時無呼吸症候群が命に関わる病気につながるのは、低酸素状態が続くことで交感神経が活発になり、心臓や血管に大きな負担がかかるためです。
睡眠中に呼吸が止まると、血液中の酸素が減少します。酸素不足は全ての臓器に悪影響を及ぼしますが、
特に、循環器系は酸素不足の影響を受けやすく、酸素不足が続と心臓や全身の血管に負担がかかり、血圧が上がります。
特に、寝る前よりも朝起きたときに血圧が高くなる人が多く見られます。
睡眠時無呼吸症候群を放置すると、
「高血圧」
「不整脈」
「狭心症」
「心筋梗塞」
「脳卒中」
「脳梗塞」
などの病気が起こりやすくなります。
さらに睡眠時無呼吸症候群の患者は肥満がある人も多く、 また、低酸素状態と睡眠不足の影響で体に過度のストレスが加わると、 糖の代謝に関わる「インスリン」というホルモンの働きが悪くなるため、血糖値が上昇して 「糖尿病」を発症したり、 「脂質異常症」などを合併していることもあります。
最近は、睡眠時無呼吸症候群の人は、心筋梗塞などで死亡する確率が健康な人より高く、寿命が短いという報告もあります。 睡眠時無呼吸症候群の人で特に多いのが40~60歳代にかけての男性です。 女性の場合、更年期までは少なく、更年期を過ぎると、男性と同程度に増える傾向があります。 日本では、睡眠時無呼吸症候群の患者数は、200万~300万人と考えられていますが、 そのうち、治療を受けている人は10万人程度に過ぎません。早めに病気に気づいて、治療を受けることが大切です。